Un enfant qui avale de travers en mangeant, un enfant qui porte des petits objets en bouche et qui s’étouffe avec… Quels sont les gestes à faire pour la désobstruction des voies respiratoires chez un bébé et un enfant.
En général, quelques accès de toux suffisent à rétablir la situation, mais dans certains cas l’obstruction des voies aériennes persiste : la victime étouffe, suffoque… Il est alors capital de l’aider très vite à ne pas s’asphyxier. Pour cela, il faut pratiquer en urgence une manoeuvre simple pour expulser le corps étranger coincé dans le larynx ou les bronches : c’est la seule chance de sauver la victime, car les secours ne pourront arriver à temps !
Alors, comment intervenir ?
Chez le bébé de moins d’un an :
Pratiquez la manoeuvre de Mofenson (uniquement si le bébé est encore conscient, si ce n’est pas le cas, commencez la réanimation cardio-pulmonaire du nourrisson).
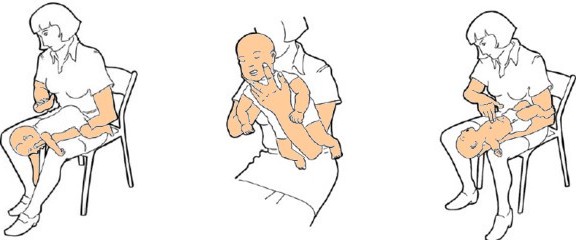
- Placez l’enfant à plat ventre sur votre avant-bras, le visage dirigé vers le sol.
- Maintenez sa tête avec vos doigts de part et d’autre de sa bouche, tout en évitant d’appuyer sur sa gorge.
- Avec le plat de l’autre main, donnez lui 5 tapes entre les omoplates.
Si les 5 claques dans le dos ont été inefficaces, il faut appliquer 5 compressions thoraciques :
- Placez votre avant-bras contre le dos de l’enfant et votre main sur sa tête, l’enfant est alors entre vos deux avant-bras et vos deux mains.
- Retournez-le sur le dos, tout en le maintenant fermement, puis allongez-le tête basse sur votre avant-bras et votre cuisse.
- Effectuez 5 compressions sur le devant du thorax avec deux doigts au milieu de la poitrine sur la partie inférieure du sternum, sans appuyez sur son extrémité inférieure (la position des doigts est identique à celle des compressions thoraciques lors de l’arrêt cardiaque du nourrisson).
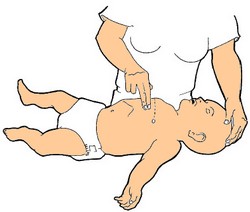
Répétez cette manoeuvre jusqu’à ce que le corps étranger soit expulsé (si les voies respiratoires sont dégagées mais le corps étranger n’a pas été recraché, retirez-le de la bouche de l’enfant avec vos doigts, en veillant à ne pas l’enfoncer de nouveau dans la gorge de l’enfant).
Si la respiration de l’enfant cesse, commencez immédiatement la réanimation cardio-pulmonaire du nourrisson.
Une fois les voies aériennes dégagées, consultez un médecin ou rendez-vous dans le centre de soin le plus proche pour vérifier l’absence de séquelles.
Chez l’enfant de plus d’un an :
Pratiquez la manoeuvre d’Heimlich (uniquement si l’enfant est encore conscient, si ce n’est pas le cas, commencez la réanimation cardio-pulmonaire de l’enfant).
- Se placer derrière la victime, assise ou debout.
- Placer ses bras sous les siens.
- Mettre un poing dans le creux de l’estomac, sous le sternum, le dos de la main vers le haut.
- En écartant les coudes, poser l’autre main sur son poing fermé, et serrer la victime.
- Tirer d’un coup sec, vers soi et vers le haut, à plusieurs reprises, jusqu’à ce que les voies respiratoires soient désobstruées (la force du geste devant être adaptée au poids et à l’âge de l’enfant).
- Puis, les doigts en crochet, sortir de la bouche de la victime l’objet étranger.

Mieux vaut prévenir que guérir !
Ne laissez pas traîner n’importe-où de petits objets susceptibles d’être avalés par de jeunes enfants. Apprenez à vos enfants à manger doucement, cela limite les risques de « fausse route » et c’est également meilleur pour leur digestion !
POUR BIEN FINIR…
Un petit clin d’oeil à l’héroïne du jour (voir article sur sudinfo.be : « Inès, 12 ans, sauve une petite fille de 3 ans grâce à des gestes appris à l’école »). Cela arrive tous les jours, apprendre les gestes qui sauvent, c’est essentiel… On ne le dira jamais assez ! En tout cas, félicitations à Inès pour avoir su garder son sang froid 🙂









